Nadwrażliwość elektromagnetyczna w Polsce z perspektywy lekarzy
18.03.2025
Częstotliwość występowania EHS we współczesnych społeczeństwach jest przedmiotem badań i jest bardzo trudna do oszacowania. Główną tego przyczyną jest brak obiektywnych kryteriów kwalifikujących osoby badane do grupy osób wrażliwych na PEM. W tej sytuacji wyniki badań muszą silnie zależeć od przyjętej metodyki, a to z kolei prowadzi do niejednoznaczności i licznych kontrowersji związanych z interpretacją wyników badań naukowych.

dr hab. Grzegorz Tatoń, prof. UJ
Zakład Biofizyki, Katedra Fizjologii, Wydział Lekarski, Collegium Medicum Uniwersytetu Jagiellońskiego
1. Nadwrażliwość elektromagnetyczna (EHS)
Jednym z aspektów zdrowotnych związanych z oddziaływaniem niejonizującego pola elektromagnetycznego (PEM) na organizm człowieka jest „nadwrażliwość na pole elektromagnetyczne”. Najczęściej można się zetknąć właśnie z tego rodzaju terminem opisującym zjawisko, które według zaleceń Światowej Organizacji Zdrowia (World Health Organization - WHO) powinno być określane jako idiopatyczna nietolerancja środowiskowa przypisywana działaniu pola elektromagnetycznego (Idiopatic Environmental Intolerance attributed to Electromagnetic Field – IEI-EMF) [1]. Formalne określenie proponowane przez WHO niezbyt dobrze funkcjonuje w świadomości społecznej ze względu na to, że jest długie, skomplikowane i niezrozumiałe. Z tego powodu częściej używa się określenia potocznego i skrótu, który pochodzi od anglojęzycznej jego wersji (Electromagnetic Hypersensitivity – EHS). Skrót EHS jest co prawda często używany, ale to określenie IEI-EMF w pełni opisuje charakterystykę zjawiska. EHS jest powodowane czynnikiem środowiskowym (environmental), a jego etiologia nie jest znana (idiopatic). Dotyczy osób, które wiążą swoje objawy z sytuacjami, gdy poziom czynnika środowiskowego jest niski i nie wywołuje objawów u większości osób (hypersensitivity). Ponadto, nie ma określonych obiektywnych kryteriów diagnostycznych pozwalających na stwierdzenie, że objawy pacjenta są w rzeczywistości spowodowane oddziaływaniem PEM na jego organizm, a kwalifikacja osób jako nadwrażliwe na PEM odbywa się na zasadzie wywiadu i samookreślenia się jako osoba wrażliwa (attributed to electromagnetic field).
EHS charakteryzuje się bardzo szerokim spektrum objawów niespecyficznych, które przypisywane są przez osoby dotknięte tym zespołem oddziaływaniu PEM na ich organizmy, przy czym bardzo szerokie jest również spektrum urządzeń, które te pola generują [2]. Z tego powodu EHS nie może być przypisane do jakiegoś ściśle określonego zakresu częstotliwości niejonizującego PEM. Mogą to być zarówno wolnozmienne, albo wręcz stałe, pola elektryczne i magnetyczne, jak i pola z zakresów radiowych, mikrofalowych, czy milimetrowych.
Podejmując temat EHS należy jasno zaakcentować kilka ważnych aspektów:
- WHO, ani nikt inny, nie neguje potencjalnej możliwości, że w istocie niektórzy ludzie mogą być bardziej wrażliwi na PEM, niż inni i mogą się u nich pojawiać objawy tej wrażliwości. Podkreślmy jednak, że mechanizmy powodujące EHS nie są znane i że nie jest oczywiste, iż raportowane objawy są rzeczywiście związane z PEM. Mogą być na przykład powodowane innymi czynnikami środowiskowymi, a jedynie przypisywane działaniu PEM.
- w przypadku EHS mówimy o niskich poziomach PEM, które w przypadku tego czynnika określane są poprzez opis natężenia składowej elektrycznej pola, natężenia składowej magnetycznej pola lub gęstości mocy pola, w zależności od tego o jakim zakresie częstotliwości mowa. Niskie poziomy, to takie, które są poniżej limitów uznawanych za bezpieczne i nie wpływające na zdrowie ludzi. Należy mieć równocześnie na uwadze, że wysokie poziomy PEM wpływają na organizmy ludzi i mogą prowadzić do konkretnych, jasno zdefiniowanych i znanych efektów zdrowotnych.
- u podstaw postrzegania się jako osoba nadwrażliwa na PEM mogą leżeć realne nieznane oddziaływania fizyczne, ale istnieją również mocne przesłanki ku temu, że objawy te mogą być spowodowane istniejącymi wcześniej schorzeniami psychicznymi, a także reakcjami stresowymi wynikającymi z obaw o skutki zdrowotne związane z PEM, a nie samą ekspozycją [1], [3].
Częstotliwość występowania EHS we współczesnych społeczeństwach jest przedmiotem badań i jest bardzo trudna do oszacowania. Główną tego przyczyną jest brak obiektywnych kryteriów kwalifikujących osoby badane do grupy osób wrażliwych na PEM. W tej sytuacji wyniki badań muszą silnie zależeć od przyjętej metodyki, a to z kolei prowadzi do niejednoznaczności i licznych kontrowersji związanych z interpretacją wyników badań naukowych. Częstotliwość występowania EHS szacowana jest przez WHO na kilka przypadków na milion na podstawie raportów pochodzących z ośrodków medycyny pracy, natomiast szacowania prowadzone przez grupy wsparcia dla osób cierpiących na EHS są znacznie wyższe i sięgają kilkunastu, a nawet kilkudziesięciu procent ogółu społeczeństwa. W większości badań naukowych odsetek osób, które można uznać za nadwrażliwe na działanie PEM szacowany jest na poziomie kilku procent, a jeden z najwyższych wyników jaki uzyskano (13,3%) został odnotowany w badaniu przeprowadzonym na Tajwanie w 2007 roku. Znamiennym jest fakt, że ponowne badanie przeprowadzone według tej samej metodyki pięć lat później wykazało spadek częstotliwości występowania EHS do poziomu 4,6% [4].
Zakład Biofizyki, Katedry Fizjologii, Wydziału Lekarskiego, Collegium Medicum Uniwersytetu Jagiellońskiego w Krakowie od roku 2016 prowadzi badania związane z wpływem PEM na zdrowie ludzi. Jednym z obszarów, na których koncentrują się projekty Zakładu jest EHS, a w szczególności kwestia oszacowania skali tego zjawiska w naszym kraju [2], [3], [5], [6].
Przeprowadzono kilka zakrojonych na szeroką skalę badań ankietowych mających na celu oszacowanie skali zjawiska i poznanie charakterystyki osób wrażliwych na PEM w Polsce. Zaproponowano, aby w kwalifikacji osób badanych do grupy osób wrażliwych stosować złożone kryterium uwzględniające specyfikę EHS. Nadwrażliwość ma być cechą wyróżniającą osoby badane w stosunku do ogółu, więc do grupy osób wrażliwych proponuje się kwalifikować osoby, które pozytywnie odpowiadają na pytanie, czy odczuwają objawy związane z działaniem pola w obecności urządzeń elektrycznych, gdy objawów takich nie odczuwają inni. Istotne jest również, aby objawy nadwrażliwości były na tyle silne i uciążliwe, aby były motywacją do aktywnego poszukiwania fachowej pomocy w rozwiązaniu tego problemu zdrowotnego. W związku z tym osobę badaną można uznać za dotkniętą EHS wtedy, gdy dodatkowo odpowiada pozytywnie na pytanie, czy odczuwane dolegliwości są na tyle dotkliwe, że wpływają na jej życie codzienne lub z ich powodu konsultowała się z lekarzem.
Jeśli zastosuje się opisane powyżej podwójne kryterium, to liczbę osób dotkniętych EHS w Polsce należy oszacować na poziomie rzędu 1-2%. Dane te były co prawda publikowane wcześniej, ale przypomnijmy tutaj najważniejsze wyniki uzyskane w trzech badaniach przeprowadzonych w latach 2020, 2022 i 2023 (Tabela 1) [2], [7]. W badaniach tych wzięło udział łącznie 6200 osób. Odpowiednio w kolejnych latach było to 2000, 2200 i 2000 osób.
| Odsetek osób nadwrażliwych na PEM wśród: | 2020 | 2022 | 2023 |
|---|---|---|---|
| Ogółu ankietowanych | 1,9 | - | 1,1 |
| Mieszkańców miast powyżej 100 tys. ludności | 1,3 | 1,6 | 1,0 |
| Mieszkańców miast poniżej 100 tys. ludności i obszarów wiejskich | 2,3 | - | 1,2 |
Oszacowanie częstotliwości występowania EHS zależy od zastosowanego kryterium kwalifikacji osób badanych jako nadwrażliwe na PEM. Gdyby zastosować inne kryterium, to oszacowanie to będzie oczywiście inne niż pokazane w Tabeli 1. Można na przykład zadać osobom ankietowanym proste pytanie w rodzaju „czy jesteś wrażliwy na pole elektromagnetyczne” co w efekcie da nam oszacowanie liczby osób nadwrażliwych na poziomie 9-10% [7]. Skoro osoby nadwrażliwe są członkami naszego społeczeństwa i skoro odczuwają w związku z tym konkretne dolegliwości, to przynajmniej część z nich postara się z kimś skonsultować w ich sprawie, albo przynajmniej podejmie próbę rozmowy ze specjalistą na temat swoich objawów i podejrzeń. Dane pokazane w tabeli pokazują przecież, że co setny obywatel naszego kraju przyznaje się do tego, że konsultował swoje dolegliwości wynikające z oddziaływania PEM na jego organizm z lekarzem. Fakt ten daje potencjalną możliwość badania częstotliwości występowania EHS pośrednio, poprzez badanie doświadczeń lekarzy z pacjentami postrzegającymi się jako osoby nadwrażliwe na PEM. Pomysł ten nie jest nowy, podobne badania były prowadzone w innych krajach [8], [9], [10]. Cytowane doniesienia powstały stosunkowo dawno temu i według wiedzy autora trudno znaleźć bardziej aktualne opracowania o zbliżonej tematyce. Podobnych badań nie przeprowadzono do tej pory w Polsce i z tego powodu zbadano doświadczenia Polskich lekarzy w kontekście EHS. Opisywany projekt stanowi wstęp do właściwych badań i daje ogólne rozeznanie tematu, a jego wyniki mogą posłużyć m.in. do opracowania właściwej metodyki zakrojonych na szerszą skalę badań planowanych w najbliższej przyszłości.
2. Lekarze wobec EHS
Warto na początek podsumować kilka istotnych i zaskakujących zarazem wniosków, które są wspólne dla wymienionych w poprzednim rozdziale doniesień naukowych [8], [9], [10].
Po pierwsze okazuje się, że większość lekarzy biorących udział w badaniach miała do czynienia z pacjentami określającymi się jako osoby nadwrażliwe na pola (Berg-Beckhof – ~61%, Leitgeb – ~66%). Co prawda badanie Slottje i inni [10] pokazuje, że tylko ok. 1/3 ankietowanych lekarzy rodzinnych, lekarzy medycyny pracy i higienistów deklaruje tego rodzaju doświadczenia, ale według innych doniesień cytowanych w [10] odsetek europejskich lekarzy, którzy mieli do czynienia z EHS był na poziomie 68-75%.
Zdecydowana większość ankietowanych lekarzy do pewnego stopnia lub całkowicie wierzy w istotną dla zdrowia rolę środowiskowych PEM, przy czym odpowiedzi udzielone przez lekarzy w kwestionariuszach ujawniły równocześnie ich słabą wiedzę na temat właściwości PEM i zagrożeń z nim związanych. Również wiedza lekarzy na temat istniejących bezpiecznych limitów ekspozycji na PEM i realnych poziomów PEM w środowisku jest niewielka. Większość ankietowanych subiektywnie deklaruje niską wiedzę na temat PEM i jego wpływu na ludzi równocześnie wyrażając potrzebę i gotowość pogłębienia tej wiedzy.
Niepokojącym wnioskiem z omawianych prac jest to, że lekarze podstawowej opieki zdrowotnej często omawiają z konsultowanymi pacjentami domniemane zagrożenia dla zdrowia związane z PEM, jednak ich zalecenia bardzo często nie są oparte na dowodach a równocześnie mogą mieć poważne konsekwencje dla życia pacjentów.
W przypadku konsultacji z pacjentami dotkniętymi EHS, gdy omawiano PEM jako potencjalne zagrożenie, lekarz zalecał obniżenie ekspozycji. Najczęściej było to usunięcie urządzeń elektrotechnicznych albo unikanie miejsc, które wydają się narażone na wyższą ekspozycję na PEM. Autorzy jednej z prac [8] komentują, że to dość niezwykłe, że istnieje tak powszechna sprzeczność między opiniami i sposobem postępowania lekarzy a ustaloną międzynarodową oceną ryzyka zdrowotnego związanego z PEM. Zwłaszcza, gdy weźmie się pod uwagę częstotliwość, z jaką lekarze mają do czynienia z problemem EHS według ich własnych deklaracji.
Owa międzynarodowa ocena ryzyka związanego z odziaływaniem PEM na zdrowie i jego związkiem z EHS znajduje odzwierciedlenie w dokumentach publikowanych przez WHO [1]. Znajdują się w nich m.in. sugestie dla lekarzy, w jaki sposób powinni oni podchodzić do pacjentów deklarujących EHS.
Leczenie osób dotkniętych EHS powinno koncentrować się na objawach zdrowotnych i obrazie klinicznym, a nie na postrzeganej przez daną osobę potrzebie zmniejszenia lub wyeliminowania PEM w miejscu pracy lub w domu. Lekarz powinien w pierwszej kolejności zidentyfikować i leczyć wszelkie szczególne schorzenia, które mogą być odpowiedzialne za zgłaszane objawy. W dalszej kolejności powinna być podjęta ocena psychologiczna w celu zidentyfikowania alternatywnych stanów psychiatrycznych / psychologicznych, które mogą być odpowiedzialne za objawy. Należy podjąć ocenę miejsca pracy i zamieszkania pod kątem wszystkich czynników, które realnie mogą przyczyniać się do wystąpienia objawów. Przykładowo mogą to być zanieczyszczenie powietrza w pomieszczeniach, nadmierny hałas, słabe oświetlenie (migotanie światła) lub czynniki ergonomiczne. Właściwym postępowaniem może być redukcja stresu i działanie mające na celu poprawę sytuacji w pracy.
W przypadku osób z EHS z długotrwałymi objawami i poważnymi konsekwencjami zdrowotnymi terapia powinna być ukierunkowana głównie na zmniejszenie objawów i ograniczeń funkcjonalnych. Powinno się z pacjentem omówić medyczne i psychologiczne aspekty objawów. Należy postarać się zidentyfikować i, jeśli to konieczne, kontrolować te czynniki w środowisku pacjenta, o których wiadomo, że mają niekorzystne skutki zdrowotne dla pacjenta. Postepowanie powinno mieć na celu nawiązanie skutecznej relacji lekarz-pacjent, pomoc w opracowaniu strategii radzenia sobie z sytuacją oraz zachęcenie pacjentów do powrotu do pracy i prowadzenia normalnego życia społecznego.
3. Metodyka badań
Opisywane badanie miało na celu wstępną ocenę doświadczeń polskich lekarzy z pacjentami deklarującymi się jako osoby nadwrażliwe na PEM i ich opinii na temat wpływu PEM na zdrowie i na temat EHS. Zadane pytania miały również na celu scharakteryzowanie populacji pacjentów, z którymi osoby badane miały do czynienia w sensie obserwowanych objawów i urządzeń, które są związane z rozwijaniem tych objawów. Zwrócono się również z prośbą o samoocenę wiedzy badanych na temat PEM. Przeprowadzone badanie nie było ukierunkowane na tym etapie na obiektywne badanie realnej wiedzy respondentów. Grupa badana została dobrana oportunistycznie, na zasadzie dostępności do przedstawicieli świata lekarskiego wykorzystując różne okazje do dystrybucji kwestionariuszy. Badania przeprowadzono głównie w ośrodku akademickim jakim jest Uniwersytet Jagielloński, ale część danych pozyskano podczas dużej ogólnopolskiej konferencji lekarzy rodzinnych. Grupa badana nie była więc grupą reprezentatywną dla polskich lekarzy, ani dla żadnej konkretnej części tego środowiska. Na tym etapie badania nie dążono do zdefiniowania i pozyskania grupy reprezentatywnej.
Analiza uzyskanych wyników ma na celu przygotowanie szerszego badania, które będzie przeprowadzone na znacznie liczniejszej grupie reprezentatywnej dla określonej części środowiska lekarskiego. Jednym z efektów, jaki planuje się uzyskać na podstawie osiągniętych do tej pory wyników jest odpowiedź na pytanie, czy docelowe badanie ma być kierowane do wszystkich lekarzy, wszystkich specjalizacji, czy tylko do określonych, np. do lekarzy rodzinnych, neurologów i psychiatrów.
Badanie przeprowadzono w formie anonimowej ankiety, która była dystrybuowana na dwa sposoby: w formie formularza Google dostępnego on-line i w formie tradycyjnej. Formularz ankiety zamieszczono w Tabeli 2. Kwestionariusz zawierał 18 pytań, z których pierwsze 6 miało na celu określenie charakterystyki osoby biorącej udział w badaniu. Większość pytań miała formę pytań zamkniętych, w niektórych istniała możliwość zdefiniowania dodatkowej odpowiedzi. W przypadku pytań, które miały na celu określenie opinii osoby ankietowanej na określony temat zastosowano pięciostopniową skalę Likerta. W pytaniach takich osoba badana miała za zadanie wskazanie jednej z pięciu odpowiedzi, które były sformułowane następująco: „zdecydowanie się zgadzam”, „raczej się zgadzam”, „trudno powiedzieć”, „raczej się nie zgadzam” i „zdecydowanie się nie zgadzam”.
| 1. Rok urodzenia: |
| 2. Płeć: kobieta; mężczyzna; inne |
| 3. Jaki jest Pana¬/Pani status specjalizacyjny? – lekarz stażysta; – lekarz bez specjalizacji; – lekarz w trakcie specjalizacji; – lekarz specjalista, staż <5 lat; – lekarz specjalista, staż 5-10 lat; – lekarz specjalista, staż 10-15 lat; – lekarz specjalista, staż >15 lat; – lekarz specjalista o więcej niż jednej spec., staż od ukończenia pierwszej specjalizacji <5 lat; – lekarz specjalista o więcej niż jednej spec., staż od ukończenia pierwszej specjalizacji 5-10 lat; – lekarz specjalista o więcej niż jednej spec., staż od ukończenia pierwszej specjalizacji 10-15 lat; – lekarz specjalista o więcej niż jednej spec., staż od ukończenia pierwszej specjalizacji >15 lat |
| 4. Jaką specjalizację Pan/Pani praktykuje? W przypadku więcej niż jednej prosimy o zaznaczenie wszystkich. brak specjalizacji Alergologia Anestezjologia i intensywna terapia Angiologia Audiologia i foniatria Balneologia i medycyna fizykalna Chirurgia dziecięca Chirurgia klatki piersiowej Chirurgia naczyniowa Chirurgia ogólna Chirurgia onkologiczna Chirurgia plastyczna Chirurgia szczękowo-twarzowa Choroby płuc Choroby płuc dzieci Choroby wewnętrzne Choroby zakaźne Dermatologia i wenerologia Diabetologia Diagnostyka laboratoryjna Endokrynologia Endokrynol. ginekol. i rozrodczość Endokrynologia i diabet. dziecięca Epidemiologia Farmakologia kliniczna Gastroenterologia Gastroenterologia dziecięca Genetyka kliniczna Geriatria Ginekologia onkologiczna Hematologia Hipertensjologia Immunologia kliniczna Intensywna terapia Kardiochirurgia Kardiologia Kardiologia dziecięca Medycyna lotnicza Medycyna morska i tropikalna Medycyna nuklearna Medycyna paliatywna Medycyna pracy Medycyna ratunkowa Medycyna rodzinna Medycyna sądowa Medycyna sportowa Mikrobiologia lekarska Nefrologia Nefrologia dziecięca Neonatologia Neurochirurgia Neurologia Neurologia dziecięca Neuropatologia Okulistyka Onkologia i hematologia dziecięca Onkologia kliniczna Ortopedia i traumat. narządu ruchu Otorynolaryngologia Otorynolaryngologia dziecięca Patomorfologia Pediatria Pediatria metaboliczna Perinatologia Położnictwo i ginekologia Psychiatria Psychiatria dzieci i młodzieży Radiologia i diagnostyka obrazowa Radioterapia onkologiczna Rehabilitacja medyczna Reumatologia Seksuologia Toksykologia kliniczna Transfuzjologia kliniczna Transplantologia kliniczna Urologia Urologia dziecięca Zdrowie publiczne |
| 5. Jaki jest Pana/Pani i tytuł naukowy? lekarz doktor nauk medycznych doktor habilitowany profesor nadzwyczajny profesor zwyczajny inne: ………………………………………………………………….. |
| 6. Gdzie głównie przyjmuje Pana/Pani pacjentów? wieś miasto < 20 tys. miasto 20-100 tys. miasto 100-500 tys. miasto > 500 tys. |
| 7. Proszę ocenić stwierdzenie: "Uważam, że posiadam dostateczną wiedzę na temat wpływu pola elektromagnetycznego na zdrowie". zdecydowanie się zgadzam raczej się zgadzam trudno powiedzieć raczej się nie zgadzam zdecydowanie się nie zgadzam |
|
8. Proszę ocenić stwierdzenie: "Pole elektromagnetyczne z zakresu częstotliwości radiowych (używanych np. przez telefony komórkowe, radio, routery Wi-Fi) o natężeniu spełniającym ogólnie przyjęte normy może wpływać negatywnie na zdrowie." |
| 9. Proszę ocenić stwierdzenie: "Objawy przypisywane oddziaływaniu pól elektromagnetycznych mają podłoże psychosomatyczne." zdecydowanie się zgadzam raczej się zgadzam trudno powiedzieć raczej się nie zgadzam zdecydowanie się nie zgadzam |
| 10. Jak często konsultuje Pan/Pani pacjentów, którzy skarżą się na objawy zdrowotne przypisywane działaniu pól elektromagnetycznych? kilka razy w miesiącu lub częściej kilka razy w roku około raz w roku rzadziej niż raz w roku nigdy |
| 11. Jaki procent Pana/Pani pacjentów ma takie objawy? 0-1 % 1-5 % 5-15 % 15-50 % 50-100 % |
| 12. Jak często takie objawy są główną przyczyną wizyty pacjentów? kilka razy w miesiącu lub częściej kilka razy w roku około raz w roku rzadziej niż raz w roku nigdy |
| 13. Jak często konsultuje Pan/Pani pacjentów, dla których objawy wynikające z ekspozycji na pola elektromagnetyczne są znacznym utrudnieniem w życiu codziennym? kilka razy w miesiącu lub częściej kilka razy w roku około raz w roku rzadziej niż raz w roku |
| 14. W jakim miejscu przyjmuje Pan/Pani najwięcej pacjentów, których dotykają objawy przypisywane działaniu pól elektromagnetycznych? wieś miasto < 20 tys. miasto 20-100 tys. miasto 100-500 tys. miasto > 500 tys. |
| 15. Jakie objawy są najczęściej zgłaszane jako skutek ekspozycji na źródła pola elektromagnetycznego? pacjenci nie zgłaszają objawów związanych z wpływem pola elektromagnetycznego ból głowy ból stawów ból oczu ból uszu zmęczenie senność niepokój rozdrażnienie trudności z koncentracją trudności z nauką trudności z zapamiętywaniem trudności z wysławianiem się bezsenność problemy z zasypianiem budzenie się w nocy nieprzyjemne wrażenia słuchowe nieprzyjemne wrażenia wzrokowe kołatanie serca arytmia duszność podwyższone ciśnienie obniżone ciśnienie podwyższone tętno obniżone tętno łzawienie katar kaszel chrypka suchość w ustach wysypka zaczerwienienie skóry swędzenie skóry obrzęk inne …………………………………………………………………………………………………………… |
|
16. Jakie źródła pól elektromagnetycznych są najczęściej wskazywane jako przyczyna występowania objawów zdrowotnych? |
| 17. Czy uważa Pan/Pani, że należy wdrożyć ogólnopolskie programy mające na celu poszerzenie wiedzy i świadomości społeczeństwa na temat wpływu pól elektromagnetycznych na zdrowie? tak nie trudno powiedzieć |
| 18. Czy chciałby Pan/chciałaby Pani wziąć udział w szkoleniu na temat wpływu pól elektromagnetycznych na zdrowie? tak nie trudno powiedzieć |
4. Charakterystyka grupy badanej
Ankieta objęła 355 lekarzy. Większość, bo 229 ankiet (64,5%), zostało wypełnionych tradycyjnie, a pozostałe 126 ankiet (35,5%) wypełniono on-line w wykorzystaniem formularza Google.
Większość ankietowanych stanowiły kobiety (205 osób, 57,7%), jedna osoba zdeklarowana swoją płeć w kategorii „inne”. W tej sytuacji mężczyźni (149 osób, 42,0%) stanowili oczywiście mniejszość. Struktura płci nie odbiegała zbyt mocno od struktury płci polski lekarzy, wśród których według Głównego Urzędu Statystycznego (GUS) dominują kobiety, które stanowiły w Polsce pod koniec roku 2023 59,7% ogółu lekarzy aktywnie pracujących z pacjentami [11].
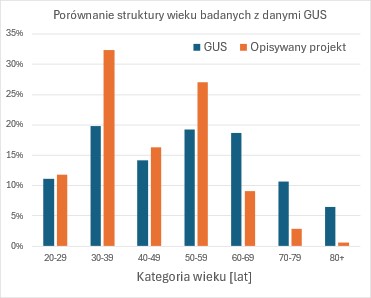
Średnia wieku respondentów wynosiła 44 lata (odchylenie 13 lat, mediana 43 lata). Najmłodszy uczestnik badania miał 25 lat, a najstarszy 85 lat. Struktura wieku respondentów nieco różniła się od struktury wieku polskich lekarzy według GUS (rys. 1.). Dysproporcje obserwowano we wszystkich grupach wiekowych poza przedziałami 20-29 lat i 40-49 lat. W stosunku do danych GUS grupy osób biorących udział w badaniu w przedziałach wiekowych 30-39 lat i 50-59 lat były procentowo bardziej liczne. Odwrotnie było w grupach wiekowych powyżej 60 lat. Spowodowało to, że populacja badana była wyraźnie młodsza niż populacja polskich lekarzy. Według GUS średni wiek lekarzy w Polsce w latach 2019-2020 wynosił 52-53 lata [12].
RYSUNEK 1. Porównanie struktury wieku badanej grupy ze strukturą wieku polskich lekarzy według GUS.
Analiza statusu specjalizacyjnego respondentów przysparzała najwięcej problemów ze względu na to, że udzielane odpowiedzi były bardzo niespójne. Przykładowo niektóre osoby deklarowały, że nie posiadają żadnej specjalizacji, po czym wpisywały swoją specjalizację, a niekiedy nawet dwie, albo trzy. Analiza danych pozwala jednak wyciągnąć kilka wiarygodnych wniosków. Najbardziej licznie reprezentowani byli lekarze w trakcie specjalizacji (113 osób, 32%), specjaliści z jedną specjalizacją i stażem po jej uzyskaniu dłuższym niż 15 lat (79 osób, 22%), oraz osoby z więcej niż jedną specjalizacją i ponad piętnastoletnim doświadczeniem po uzyskaniu pierwszej specjalizacji (72 osoby, 20%). Można więc powiedzieć, że w badaniu wzięli udział lekarze o zróżnicowanym poziomie doświadczenia zawodowego.
Najliczniej reprezentowaną specjalizacją deklarowaną jako pierwsza, lub w trakcie jej zdobywania, była medycyna rodzinna (93 osoby, 26,2%), choroby wewnętrzne (56 osób, 15,8%) i neurologia (20 osób, 5,6%). Pozostałe specjalizacje były reprezentowane przez mniej niż 5% ogólnej liczby respondentów. Spośród 77 specjalizacji, które ankietowani mieli do wyboru reprezentowane przez co najmniej jedną osobę w ramach pierwszej specjalizacji były niemal wszystkie (76).
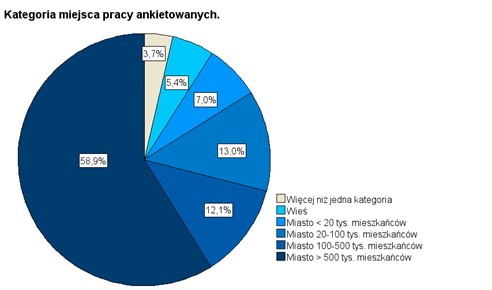
Jeśli chodzi o doświadczenie w pracy naukowej opisywane uzyskanym tytułem naukowym, to większość respondentów legitymowała się tytułem zawodowym lekarza (255 osób, 72%), prawie 20% posiada tytuł doktora w dyscyplinie nauki medyczne (70 osób), 10 osób (2,8%) posiada habilitację. Ankietę wypełniło 9 osób (2,5%) zatrudnionych na stanowisku profesora nadzwyczajnego, 7 osób z tytułem profesora zwyczajnego (2,0%) i 4 osoby posiadające poza tytułem lekarza doktorat lub tytuł magistra z innych dziedzin. W stosunku do populacji polskich lekarzy grupa badana była nadreprezentatywna pod względem posiadanych tytułów naukowych ze względu na fakt, że badanie było prowadzone głównie w ośrodku akademickim. Fakt ten może być potencjalnym źródłem błędów w interpretacji uzyskanych wyników. Podobnie sprawa ma się z kategorią miejsca pracy osób ankietowanych. Jak pokazano na rys. 2. niemal 60% ankietowanych deklarowało miejsce swojej praktyki zawodowej jako ośrodek miejski o liczbie mieszkańców ponad 500 tys. Jak zostanie to pokazane w dalszej części artykułu, miejsce pracy ankietowanych lekarzy niemal wprost przekłada się na kategorię miejsca zamieszkania osób nadwrażliwych, z którymi mają oni do czynienia.
RYSUNEK 2. Kategoria miejsca, w którym ankietowani prowadzą swoją praktykę zawodową.
5. Wiedza lekarzy na temat wpływu PEM na ludzi
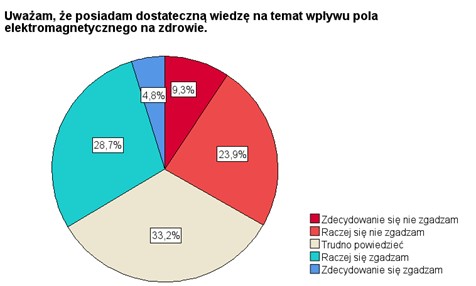
Jak już wspomniano wcześniej, przeprowadzone badanie kwestionariuszowe nie uwzględniało w zasadzie pytań mających na celu obiektywną ocenę wiedzy lekarzy na temat wpływu PEM na ludzi, chociaż co najmniej jedno z pytań miało potencjał pozwalający na taką ocenę. Poproszono natomiast respondentów o subiektywną ocenę ich wiedzy w pytaniu 7. Wyniki zaprezentowano na rys. 3.
RYSUNEK 3. Subiektywna ocena stanu wiedzy ankietowanych na temat wpływu pola magnetycznego na zdrowie.
Jak widać respondenci dzielą się niemal idealnie na trzy równe części. Trzecia część ankietowanych ocenia swoją wiedzę o wpływie pola na zdrowie jako niedostateczną, w tym nieco ponad 9% ocenia ją bardzo negatywnie. Z drugiej strony 1/3 ankietowanych ocenia pozytywnie stan swojej wiedzy, ale odsetek osób deklarujących ją jako wysoką jest zbliżony do zaledwie 5%. Abstrahując od tego, czy ocena subiektywna wiedzy lekarzy o wpływie PEM różni się znacząco od wiedzy obiektywnej, to uzyskane wyniki są bardzo niepokojące biorąc pod uwagę, że problem EHS jest dla polskich lekarzy problemem realnym, z którym się stosunkowo często mierzą w swojej pracy zawodowej, jak zobaczymy na podstawie analizy kolejnych wyników.
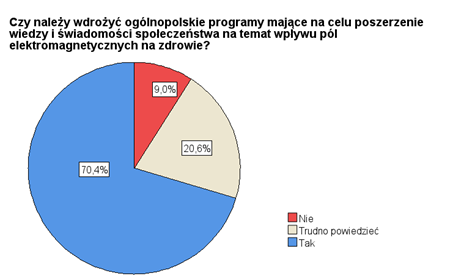
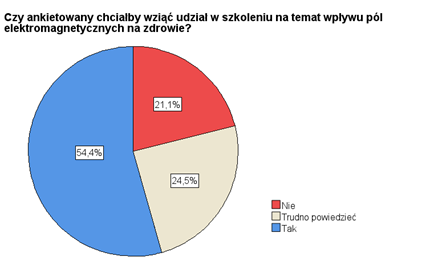
Ankietowani wydają się mieć świadomość tego, że niski poziom wiedzy o PEM stanowi realny problem, ponieważ widzą potrzebę zwiększenia wiedzy o oddziaływaniu PEM na zdrowie zarówno w ogóle społeczeństwa, jak i u siebie osobiście. Niemal 3/4 ankietowanych uważa, że powinno się wdrażać programy mające na celu podniesienie wiedzy społeczeństwa w omawianej dziedzinie (rys. 4), a ponad połowa ankietowanych chciałaby podnieść swoją wiedzę na temat wpływu PEM na zdrowie biorąc udział w szkoleniach na ten temat (rys. 5).
RYSUNEK 4. Wyniki odpowiedzi na pytanie 17. ankiety: „Czy uważa Pan/Pani, że należy wdrożyć ogólnopolskie programy mające na celu poszerzenie wiedzy i świadomości społeczeństwa na temat wpływu pól elektromagnetycznych na zdrowie?”.
RYSUNEK 5. Wyniki odpowiedzi na pytanie 18. ankiety: „Czy chciałby Pan/chciałaby Pani wziąć udział w szkoleniu na temat wpływu pól elektromagnetycznych na zdrowie?”.
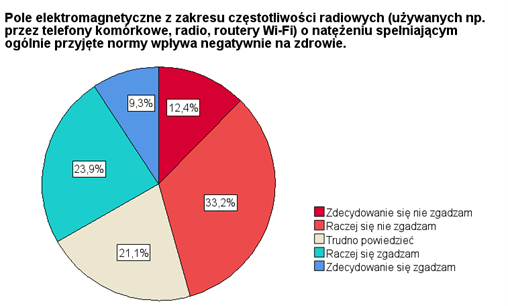
Może już nie tyle z subiektywną, ale jednak z bardziej obiektywną oceną stanu wiedzy lekarzy o oddziaływaniu PEM na zdrowie ludzi, a na pewno z ich opinią na ten temat wiąże się pytanie 8. W pytaniu tym ankietowani zostali poproszeni o ocenę prawdziwości stwierdzenia, że pole elektromagnetyczne z zakresu częstotliwości radiowych (używanych np. przez telefony komórkowe, radio, routery Wi-Fi) o natężeniu spełniającym ogólnie przyjęte normy może wpływać negatywnie na zdrowie. Według obecnego stanu wiedzy PEM o niskim natężeniu nie wpływa negatywnie na organizm człowieka. Założenie to pozwala ustalać bezpieczne limity natężeń, które powinny spełniać wszystkie urządzenia elektroniczne i elektrotechniczne. Poszczególne kraje najczęściej opierają swoje systemy legislacyjne pod tym względem na zaleceniach Międzynarodowej Komisji ds. Ochrony Przed Promieniowaniem Niejonizującym (ICNIRP - International Commission on Non-Ionizing Radiation Protection) [13], które z kolei są efektem analizy aktualnych doniesień naukowych z całego świata.
Odpowiedzi pozytywne w tym pytaniu mogą świadczyć o niskim poziomie wiedzy ankietowanych o wpływie PEM na zdrowie, ale nie jest to tak jednoznaczne, ponieważ mogą być również efektem dyskusji toczącej się na ten temat w świecie naukowym, jak również w przestrzeni społeczno-politycznej. Należy pamiętać, że większość ankiet została przeprowadzona w środowisku akademickim.
RYSUNEK. 6. Wyniki odpowiedzi na pytanie 8 ankiety sformułowane następująco: Proszę ocenić stwierdzenie: „Pole elektromagnetyczne z zakresu częstotliwości radiowych (używanych np. przez telefony komórkowe, radio, routery Wi-Fi) o natężeniu spełniającym ogólnie przyjęte normy może wpływać negatywnie na zdrowie."
Podsumowanie odpowiedzi udzielanych w pytaniu 8 zobrazowano na rys. 6. Prawie połowa ankietowanych, bo 45,6% nie uważa, żeby PEM o niskich i uznanych za bezpieczne poziomach miało negatywny wpływ na zdrowie ludzi, ale jednak całkiem spory odsetek, bo niemal 1/3 respondentów twierdzi, że ten wpływ jest negatywny.
Jeśli zanalizuje się bardziej szczegółowo ten problem w kontekście poziomu wiedzy ankietowanych o PEM, to okazuje się, że wśród osób, które w pytaniu 7 swoją wiedzę o oddziaływaniu PEM na zdrowie oceniają negatywnie, czyli nisko: 28,8% uważa, że PEM o niskich poziomach oddziałuje negatywnie na ludzi, a prawie 45% uważa odwrotnie. Natomiast wśród osób, które oceniają swoją wiedzę o działaniu PEM na ludzi pozytywnie, czyli wysoko: 41,2% uważa, że PEM działa niekorzystnie na zdrowie i praktycznie taki sam odsetek tj. 43,7% uważa, że tego niekorzystnego oddziaływania nie ma. (TABELA 2). Gdyby więc odpowiedzi na pytanie 8 potraktować jako obiektywne kryterium oceny jakości wiedzy ankietowanych, to należałoby stwierdzić, że obiektywnie oceniana wiedza jest wyższa u osób, które w ocenie subiektywnej opisują ją niżej.
| Uważam, że posiadam dostateczną wiedzę na temat wpływu pola elektromagnetycznego na zdrowie (Pytanie 7) | „Raczej zgadzam się” „Zdecydowanie się zgadzam” ze stwierdzeniem” PEM o niskim natężeniu wpływa negatywnie na zdrowie”. | „Raczej nie zgadzam się” „Zdecydowanie się nie zgadzam” ze stwierdzeniem „PEM o niskim natężeniu wpływa negatywnie na zdrowie”. |
|---|---|---|
| „Raczej zgadzam się” i „Zdecydowanie się zgadzam” |
41,2% | 43,7% |
| „Raczej nie zgadzam się” i „Zdecydowanie się nie zgadzam” | 28,8% | 44,9% |
Obiektywnej oceny wiedzy respondentów na temat wpływu PEM na zdrowie nie można natomiast dokonać na podstawie analizy odpowiedzi na pytanie 9. W pytaniu tym poproszono ankietowanych o opinię na temat stwierdzenia, że objawy przypisywane oddziaływaniu pól elektromagnetycznych mają podłoże psychosomatyczne. Psychosomatyczne podłoże EHS jest jednym z postulowanych mechanizmów, bo prawdziwy mechanizm tego zjawiska nie jest znany, więc nie można ocenić, jakiego rodzaju opinie są w tej kwestii prawdziwe. Podsumowanie odpowiedzi uzyskanych w pytaniu 9 przedstawiono na rys. 7. Niemal połowa ankietowanych upatruje mechanizmu powstawania nadwrażliwości na PEM w zjawiskach psychosomatycznych, a przeciwnego zdania jest tylko 1/4 badanych.
RYSUNEK 7. Wyniki odpowiedzi na pytanie 9 dotyczące psychosomatycznego mechanizmu leżącego u podstaw objawów związanych z działaniem PEM na organizm człowieka.
6. Doświadczenia lekarzy z osobami nadwrażliwymi na PEM
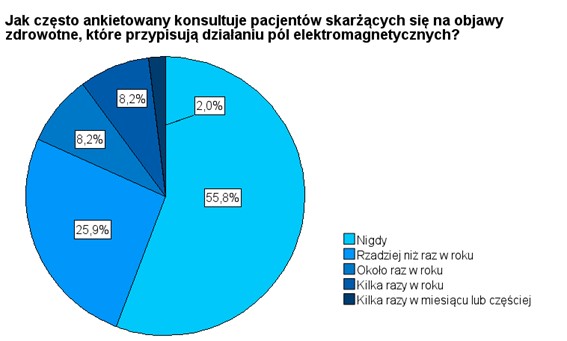
Najważniejszym celem badania było poznanie doświadczeń środowiska lekarskiego z osobami, które postrzegają się jako nadwrażliwe na PEM, czyli takimi, które swoje objawy zdrowotne wiążą z oddziaływaniem na ich organizmy pola elektromagnetycznego obecnego w środowisku. Realizacji tego celu miały posłużyć pytania 10-14. W pierwszym z nich poproszono o określenie, jak często respondent ma do czynienia podczas konsultacji lekarskich z pacjentami, którzy swoje objawy zdrowotne przypisują działaniu PEM. Nieco mniej niż 56% ankietowanych nie miało do czynienia nigdy z tego rodzaju pacjentami. Nieco ponad 1/4 (25,9%) miała z nimi do czynienia bardzo rzadko, bo rzadziej niż raz w roku. Natomiast niewielka grupa badanych określiła tą częstotliwość na poziomie kilku konsultacji tego rodzaju w miesiącu, lub częściej.
RYSUNEK 8. Wyniki odpowiedzi na pytanie 10 dotyczące częstotliwości konsultowania pacjentów, którzy swoje objawy wiążą z oddziaływaniem na ich organizmy PEM.
W kolejnych analizach brano pod uwagę odpowiedzi tylko tych ankietowanych, którzy w pytaniu 10 stwierdzili, że mają do czynienia z pacjentami wrażliwymi na PEM. Osób takich było 157 co, jak łatwo policzyć, stanowiło 44,2% wszystkich ankietowanych.
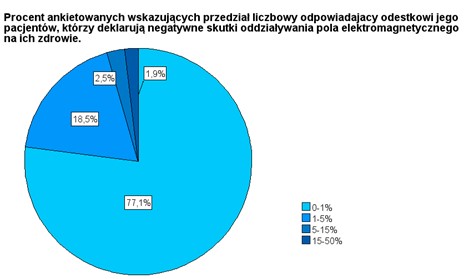
W pytaniu 11 starano się określić odsetek pacjentów, którzy wiążą swoje objawy z PEM w stosunku do wszystkich pacjentów przyjmowanych przez ankietowanych lekarzy. Wyniki odpowiedzi na to pytanie pokazano na rys. 9.
RYSUNEK 9. Wyniki odpowiedzi na pytanie 11, w którym ankietowani lekarze starali się określić odsetek pacjentów nadwrażliwych na PEM w stosunku do całkowitej liczby swoich pacjentów. Pytanie było sformułowane następująco: „Jaki procent Pana/Pani pacjentów ma takie objawy?” („takie” odnosi się do sformułowania w pytaniu 10: „objawy zdrowotne przypisywane działaniu pól elektromagnetycznych”). Ankietowani wybierali jedną z następujących odpowiedzi: „0-1 %”, „1-5 %”, „5-15 %”, „15-50 %” i „50-100 %”. Wartości procentowe na wykresie odnoszą się do liczby lekarzy (157), którzy w pytaniu 10 zdeklarowali, że mają do czynienia z pacjentami wrażliwymi na PEM.
Znakomita większość (nieco ponad 3/4) oceniała odsetek takich pacjentów na mniej niż 1%. Zaskakujące jest natomiast to, że prawie 2% ankietowanych (3 osoby) oceniało ich odsetek w przedziale 15-50%, przy czym nikt nie wybrał na szczęście ostatniej odpowiedzi, tj. „50-100 %”. Należy tutaj jasno zaznaczyć, że właściwie tylko dwa pierwsze zakresy, jakie ankietowani mieli do wyboru, były realne i był to zabieg celowy. Gdyby przyjąć, że polski lekarz przyjmuje dziennie 30 pacjentów, to przy odsetku cierpiących na EHS na poziomie 5% musiałby mieć średnio do czynienia z jednym lub dwoma takimi pacjentami każdego dnia. Przy odsetku wynoszącym 15%, byłoby ich czterech lub pięciu dziennie.
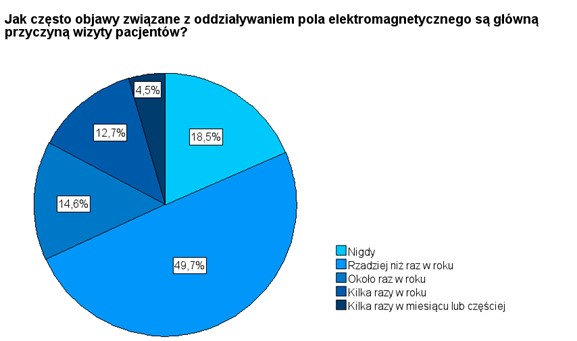
Kolejne dwa pytania nawiązywały poniekąd do problemu poruszanego we wstępie do niniejszego artykułu, a mianowicie do problemu kryterium kwalifikacji pacjentów do grupy osób wrażliwych na PEM. Przypomnijmy, że zaproponowane kryterium uwzględniało fakt, że EHS jest na tyle poważnym problemem, że osoby dotknięte tym zespołem szukają aktywnie pomocy lekarskiej w związku ze swoimi dolegliwościami. Z tego powodu zasadne jest pytanie 12 sformułowane następująco: „Jak często takie objawy (przypisywane działaniu pól elektromagnetycznych) są główną przyczyną wizyty pacjentów?” oraz pytanie 13 sformułowane następująco: „Jak często konsultuje Pan/Pani pacjentów, dla których objawy wynikające z ekspozycji na pola elektromagnetyczne są znacznym utrudnieniem w życiu codziennym?”.
RYSUNEK 10. Wyniki odpowiedzi na pytanie 12. Odsetki określone w stosunku do liczby lekarzy (157), którzy deklarują w pytaniu 10, że mają do czynienia z pacjentami nadwrażliwymi na PEM.
Skoncentrujmy się najpierw na analizie odpowiedzi na pytanie 12. W połowie przypadków ankietowani w ogóle nie konsultują pacjentów, którzy przychodzą do nich jedynie z powodu objawów związanych z oddziaływaniem na ich organizmy PEM. Około 4,5% ankietowanych (7 osób na 157) twierdzi jednak, że mają do czynienia z takimi pacjentami kilka razy w miesiącu, lub częściej. Informacja ta daje pole do oszacowania, jaki jest odsetek nadwrażliwych pacjentów konsultujących się lekarzami w ogóle, czyli spełniającymi jedno z podstawowych kryteriów kwalifikacji do grupy osób nadwrażliwych. Zakładając, że respondenci mają do czynienia z tego rodzaju pacjentami 10 razy w miesiącu i przyjmują 30. pacjentów dziennie, a w miesiącu przyjmują przez 20 dni, to odsetek osób cierpiących na EHS spośród ich pacjentów należy oszacować na poziomie: 10 / (30 × 20) ≈ 1,7%.
Przyjmijmy, że tych lekarzy jest 4,5% w stosunku do tych, którzy w ogóle mają do czynienia ze zjawiskiem EHS, czyli ok. 1,9% w stosunku do całej populacji 355. ankietowanych. Dodatkowo załóżmy, że wszyscy pozostali respondenci właściwie nie mają do czynienia z pacjentami cierpiącymi na EHS, oraz że pacjenci ankietowanych w opisywanym badaniu lekarzy stanowią odzwierciedlenie polskiego społeczeństwa pod względem liczby osób z nadwrażliwością na PEM. Biorąc pod uwagę powyższe założenia należy liczbę osób z EHS w Polsce oszacować na poziomie 1,7% × 1,9% ≈ 0,032 %. I jest to raczej górna granica tego oszacowania, bo polscy lekarze przyjmują znacznie więcej pacjentów niż założone 30 osób dziennie, a 10-ciu nadwrażliwych pacjentów w ciągu miesiąca wydaje się również zawyżonym szacowaniem. Poziom ten jest ponad 60 razy niższy, niż uzyskany w opisywanych wcześniej badaniach (Tabela 1) [2]. Szacowanie to daje średnio około 330 osób cierpiących na EHS w Polsce na każdy milion mieszkańców.
Bardzo podobne wyniki uzyskano w odpowiedzi na pytanie 13 (rys. 11). Oszacowania oraz wnioski uzyskane na podstawie tych wyników będą bardzo podobne, jak w przypadku pytania 12.
RYSUNEK 11. Wyniki odpowiedzi na pytanie 13. Odsetki określone w stosunku do liczby lekarzy (157), którzy deklarują w pytaniu 10, że mają do czynienia z pacjentami nadwrażliwymi na PEM.
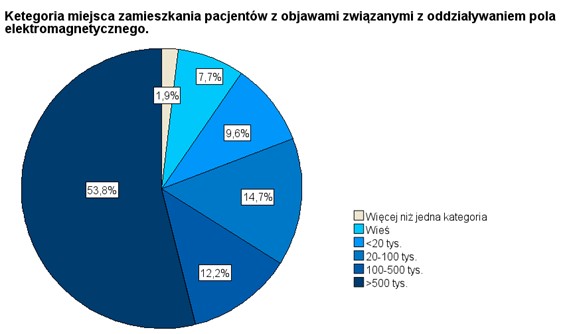
Ostatnie pytanie związane z doświadczeniami ankietowanych lekarzy z osobami nadwrażliwymi na PEM dotyczyło charakterystyki osób nadwrażliwych pod względem miejsca zamieszkania, a właściwie kategorii miejsca zamieszkania opisywanej jako wielkość miasta, w którym osoby takie zamieszkują (rys. 12). Nie jest zaskakujące, że wyniki w tym przypadku były dość mocno zbliżone do wyników uzyskanych w pytaniu 6 dotyczącym miejsca pracy respondentów. Wniosek płynący z porównania wykresów przedstawionych na rys. 2 i rys. 12 jest taki, że osoby nadwrażliwe, z którymi mają do czynienia ankietowani po prostu pochodzą z miejsc, w których ankietowani prowadzą praktyki.
RYSUNEK 12. Wyniki odpowiedzi na pytanie 14. Odsetki określone w stosunku do liczby lekarzy (157), którzy deklarują w pytaniu 10, że mają do czynienia z pacjentami nadwrażliwymi na PEM.
7. Obawy EHS i źródła PEM związane z objawami
Pytania 15 i 16 ankiety miały na celu określenie objawów, na które uskarżają się osoby nadwrażliwe na PEM, z którymi mieli do czynienia ankietowani lekarze; jak również określenie urządzeń, które są źródłami PEM i które są wskazywane, jako przyczyny występowania tych objawów. Ankietowani mogli wskazać dowolną liczbę objawów z grupy 33 pozycji umieszczonych w kwestionariuszu, ale mogli również zdefiniować takie, które nie znalazły się na liście używając kategorii otwartej „Inne”. Podobnie rzecz miała się z urządzeniami, które są potencjalnymi źródłami PEM, z tym, że na proponowanej liście znalazło się 15 urządzeń.
Z 355 ankietowanych 333 (94%) dokonało wyboru odpowiedzi w pytaniach 15 i 16. Ponieważ jednak znaczna część ankietowanych nie miała do czynienia z osobami EHS, to tylko część wybierała konkretne objawy (165 osób) i konkretne urządzenia (180 osób), a większość odpowiednio opcję „pacjenci nie zgłaszają objawów związanych z wpływem pola elektromagnetycznego” i „żadne urządzenia nie są wskazywane jako źródło objawów”.
Analiza odpowiedzi na powyższe pytania pozwoliła na sporządzenie listy objawów i listy urządzeń z nimi kojarzonych, które zamieszczono w tabelach 4 i 5. Dla porównania zamieszono w nich również wyniki badań ankietowych przeprowadzonych z udziałem populacji ogólnej reprezentatywnej dla naszego społeczeństwa w latach 2020 i 2023. Wyniki tych badań były omawiane we wcześniejszych doniesieniach [2].
| Objawy zgłaszane lekarzom | (%) | Objawy wg ankiety 2020 | (%) | Objawy wg ankiety 2023 | (%) | |||
|---|---|---|---|---|---|---|---|---|
| 1 | Ból głowy | 78,2 | 1 | Ból głowy | 56,8 | 1 | Ból głowy | 46,4 |
| 2 | Trudności z koncentracją | 49,7 | 2 | Ból oczu | 15,9 | 2 | Rozdrażnienie | 11,6 |
| 3 | Zmęczenie | 49,1 | 3 | Zmęczenie | 10,2 | 3 | Ból oczu; Zmęczenie | 10,1 |
| 4 | Rozdrażnienie | 43,0 | 4 | Bezsenność | 8,0 | 4 | Trud. z koncentracją | 7,2 |
| 5 | Bezsenność | 37,6 | 5 | Niepokój; Probl. z zasypianiem |
4,5 | 5 | Bezsenność; Kaszel; Katar; Probl. z zasypianiem |
4,3 |
| 6 | Niepokój | 33,9 | 6 | Ból stawów; Trud. z koncentracją |
3,4 | 6 | Duszności; Niepokój |
2,9 |
| 7 | Problemy z zasypianiem | 25,5 | 7 | Arytmia; Duszności; Nieprz. wraż. wzrok.; Podwyż. ciśnienie; Rozdrażnienie; Senność |
2,3 | 7 | Arytmia; Ból stawów; Kołatanie serca; Łzawienie; Nieprz. wraż. wzrok.; Nieprz. wraż. słuch.; Podwyż. ciśnienie; Podwyższone tętno; Senność; Wysypka |
1,4 |
| Urządzenie zgłaszane lekarzom | (%) | Urządzenie wg ankiety 2020 | Urządzenie wg ankiety 2020 | |||||
|---|---|---|---|---|---|---|---|---|
| 1 | Tel. komórkowy | 56,7 | 1 | Tel. komórkowy | 35,7 | 1 | Tel. komórkowy | 31,9 |
| 2 | SBTK | 40,0 | 2 | Komputer | 17,7 | 2 | Odbiornik TV | 20,2 |
| 3 | Linia energetyczna | 37,8 | 3 | Odbiornik TV | 15,5 | 3 | Komputer | 14,2 |
| 4 | Router WiFi | 28,3 | 4 | Mikrofalówka | 10,5 | 4 | Mikrofalówka | 10,7 |
| 5 | Odbiornik TV | 21,7 | 5 | LEWN | 10,1 | 5 | Laptop | 7,4 |
| 6 | Laptop | 20,6 | 6 | Laptop | 7,8 | 6 | M/W/E | 7,2 |
| 7 | Mikrofalówka | 18,3 | 7 | Router WiFi | 7,6 | 7 | LEWN | 6,3 |
| 8 | Komputer | 15,0 | 8 | SBTK | 5,8 | 8 | Router WiFi | 6,0 |
| 9 | Tablet | 12,2 | 9 | M/E/W | 4,5 | 9 | SBTK | 5,3 |
| 10 | Odbiornik radiowy | 7,2 | 10 | Tablet | 3,1 | 10 | Kuch. indukcyjna | 1,6 |
| 11 | Kuchenka indukcyjna | 5,0 | 11 | Kuchenka indukcyjna | 1,2 | 11 | Żarówki LED | 1,6 |
| 12 | Przewody zasilające w mieszkaniu | 3,3 | 12 | Żarówki LED | 1,0 | 12 | Tablet | 1,4 |
Wyniki bieżącego badania i poprzednich badań ankietowych zostały zestawione w tabelach, a zestawienie to wskazuje na pewne zbieżności. W każdym przypadku najczęściej wybieranym objawem był „ból głowy”. Na wysokich pozycjach plasowało się „zmęczenie” (zawsze trzecia pozycja) oraz problemy związane ze snem, czyli „bezsenność” i „problemy z zasypianiem”. Również wysoko znalazły się „rozdrażnienie” i „trudności z koncentracją”. Zauważmy, że sześć ww. objawów znalazło się w zestawieniu 7-miu najczęściej zgłaszanych w każdym badaniu. Oczywiście udział procentowy przypisywany poszczególnym objawom jest inny ze względu na to choćby, że lekarze mieli do czynienia z ludźmi chorymi lub takimi, którzy za chorych się uważali, a pozostałe badania dotyczyły ogólnej populacji obejmującej większość ludzi zdrowych. Zwróćmy również uwagę, że wszystkie ww. najczęściej zgłaszane objawy są wysoce niespecyficzne, co wpisuje się doskonale w opis EHS.
Jeśli chodzi o listę urządzeń postrzeganych jako źródło PEM, które wpływa niekorzystnie na zdrowie, to wszystkie zaprezentowane zestawienia są zgodne pod względem pierwszej pozycji zajmowanej przez „telefon komórkowy”. Pod względem kolejnych pozycji i kolejności urządzeń na listach sporządzonych w oparciu o populację ogólną i badanie lekarzy widać już spore rozbieżności. Najbardziej rzucające się w oczy różnice polegają na tym, że na liście sporządzonej w badaniu lekarzy wysoko plasują się „stacje bazowe telefonii komórkowej” i „linie energetyczne”, a względnie nisko „odbiorniki TV”.
Pewnym źródłem różnic w wynikach zestawionych w tabelach 4 i 5 może być fakt, że porównuje się wyniki uzyskane dla populacji ogólnej z relacją o objawach i źródłach PEM uzyskaną za pośrednictwem lekarzy od ludzi raczej chorych, jak wspomniano wyżej. Drugim efektem jaki może mieć znaczenie, jest fakt, że na opinię pacjentów nakładać się może osobiste doświadczenie i wiedza lekarzy, która jest jednak inna niż populacji ogólnej i pacjentów. Całkiem możliwe, że w niektórych przynajmniej przypadkach objawy i urządzenia raportowane przez lekarzy są efektem ich opinii, a niekoniecznie objawów, jakich najczęściej doświadczają ich pacjenci.
8. Najważniejsze wnioski
Wyniki odpowiedzi na poszczególne pytania były na bieżąco dyskutowane, a w podsumowaniu wskazano najważniejsze wnioski płynące z omawianego badania.
Wiedza lekarzy na temat oddziaływania PEM na zdrowie ludzi określana przez nich samych nie jest wysoka. Tylko 1/3 ankietowanych określa ją jako wysoką lub bardzo wysoką, przy czym tylko co 20-ty ankietowany ocenił tą wiedzę jako bardzo wysoką, a co 10-ty – jako bardzo niską. Można zadać pytanie, czy taki poziom wiedzy lekarzy wobec rosnącej liczby urządzeń telekomunikacyjnych i elektrotechnicznych wokół nas i związaną z tym rosnącą ekspozycją na PEM oraz obawami społecznymi z nią związanymi jest wystarczający. Czy środowisko medyczne będzie w stanie sprostać rosnącym pod tym względem wyzwaniom? Zwróćmy uwagę, że właśnie środowisko lekarzy ma ogromny potencjał w kształtowaniu postaw i poglądów na temat wpływu i zagrożeń związanych z oddziaływaniem PEM na zdrowie.
Inną kwestią jest pytanie, czy wiedza lekarzy oceniana w sposób subiektywny przez nich samych koreluje z ich realnym poziomem wiedzy. Omawiane badanie nie miało na celu testowania wiedzy lekarzy w sposób obiektywny, ale można na jego podstawie wysnuć ostrożny wniosek, że tej korelacji jednak brak. Powinny być podjęte kolejne badania, które pozwolą ocenić realną wiedzę lekarzy, co być może potwierdzi konieczność podjęcia kroków mających na celu zwiększenie poziomu ich wiedzy o PEM i jego wpływie na ludzi.
Można również zadać pytanie, czy lekarze są obecnie w stanie uzyskać wiedzę na temat oddziaływania PEM na ludzi podczas studiów. Tego rodzaju wiedzę studenci medycyny uzyskują w trakcie kursu z biofizyki, który to kurs leży w zakresie nauk podstawowych. Niestety studenci medycyny negatywnie utożsamiają biofizykę z fizyką. Z fizyką, z którą mają do czynienia w szkołach średnich i niezbyt chętnie się jej uczą uznając ją bardzo często za przedmiot zbędny. Trudno się z drugiej strony dziwić takiemu podejściu biorąc pod uwagę ogrom wiedzy, jaką musi przyswoić przyszły absolwent studiów medycznych. W ostatnim okresie widać wyraźnie tendencję do odchodzenia w programie studiów medycznych od nauk podstawowych na rzecz nauk klinicznych. Liczba godzin przeznaczonych w najnowszej podstawie programowej z roku 2023 na wszystkie przedmioty z zakresu nauk podstawowych (m.in. anatomia, biochemia, fizjologia, biofizyka) została dość mocno ograniczona [14]. Wobec uzyskanych w niniejszym badaniu wyników zasadne jest pytanie, czy jest to właściwa droga.
Badanie doświadczeń lekarzy z osobami, które wiążą stan swojego zdrowia z wpływem PEM pozwala prowadzić do ostrożnych wniosków, że środowisko polskich lekarzy ma realnie do czynienia z tym problemem, ale chyba nie jest on tak częsty, jak mogłoby to wynikać z alarmistycznych doniesień niektórych środowisk i doniesień medialnych. Zgrubne szacowanie liczebności osób postrzegających się jako nadwrażliwe na PEM na podstawie opisywanego badania kwestionariuszowego daje znacznie niższą częstotliwość zjawiska jakim jest EHS niż przeprowadzone wcześniej badania ankietowe z udziałem populacji ogólnej.
Analiza objawów związanych z EHS zgłaszanych przez pacjentów ankietowanym lekarzom potwierdza doniesienia literaturowe o dużej różnorodności i niespecyficzności zgłaszanych objawów i szerokiej gamie urządzeń posądzanych o generowanie tych objawów.
Biorąc pod uwagę urządzenia, którym przypisuje się niekorzystny wpływ na zdrowie, to w niniejszym badaniu, jak i we wszystkich poprzednich, najczęściej zgłaszanym urządzeniem są telefony komórkowe. Wśród wskazywanych znajdują się urządzenia emitujące PEM o bardzo różnorodnej charakterystyce.
Należy podkreślić, że wnioski formułowane na podstawie niniejszego badania kwestionariuszowego muszą być formułowane ostrożnie ze względu na niereprezentatywność ankietowanej grupy.
9. Podziękowania
Badania przeprowadzone zostały przy współpracy ze Studenckim Kołem Naukowym Biofizyki Medycznej działającym przy Zakładzie Biofizyki Katedry Fizjologii Wydziału Lekarskiego CM UJ.
Szczególne podziękowania należą się Gabrieli Kanclerz, Kamili W. Undas i Jakubowi Popielakowi.
10. Literatura
[1] „Radiation and health”, WHO. Dostęp: 18 grudzień 2024. [Online].
[2] „Wyniki badań częstotliwości nadwrażliwości elektromagnetycznej w Polsce - 5G: sieci telekomunikacyjne nowej generacji - Portal Gov.pl”. Dostęp: 18 grudzień 2024. [Online].
[3] G. Tatoń, A. Kacprzyk, T. Rok, A. Wasik, i M. Siwek, „Is the hypersensitivity to electromagnetic fields caused by a physical mechanism or is it a psychological problem?”, Przegląd Elektrotechniczny, t. R. 99, nr nr 1, s. s. 215-219, 2023, doi: 10.15199/48.2023.01.43.
[4] P.-C. Huang, M.-T. Cheng, i H.-R. Guo, „Representative survey on idiopathic environmental intolerance attributed to electromagnetic fields in Taiwan and comparison with the international literature”, Environmental Health, t. 17, nr 1, s. 5, grudz. 2018, doi: 10.1186/s12940-018-0351-8.
[5] G. Tatoń, P. Kuterba, B. Lisowski, T. Rok, i E. Rokita, „Nadwrażliwość elektromagnetyczna w Polsce - badania ankietowe.”, Przegląd Elektrotechniczny, t. R. 95, nr nr 12, s. s. 224-228, 2019, doi: 10.15199/48.2019.12.51.
[6] G. Tatoń, A. Kacprzyk, T. Rok, M. Pytlarz, R. Pawlak, i E. Rokita, „A survey on electromagnetic hypersensitivity: the example from Poland”, Electromagn Biol Med, t. 41, nr 1, s. 52–59, 2022, doi: 10.1080/15368378.2021.1995873.
[7] „Częstotliwość występowania nadwrażliwości na pola elektromagnetyczne w Polsce na podstawie badania ankietowego przeprowadzonego w 2022 roku - 5G: sieci telekomunikacyjne nowej generacji - Portal Gov.pl”. Dostęp: 17 grudzień 2024. [Online].
[8] N. Leitgeb, J. Schröttner, i M. Böhm, „Does «electromagnetic pollution» cause illness? An inquiry among Austrian general practitioners”, Wien Med Wochenschr, t. 155, nr 9–10, s. 237–241, maj 2005, doi: 10.1007/S10354-005-0175-3.
[9] G. Berg-Beckhoff, K. Heyer, B. Kowall, J. Breckenkamp, i O. Razum, „The Views of Primary Care Physicians on Health Risks From Electromagnetic Fields”, doi: 10.3238/arztebl.2010.0817.
[10] P. Slottje, I. van Moorselaar, R. van Strien, R. Vermeulen, H. Kromhout, i A. Huss, „Electromagnetic hypersensitivity (EHS) in occupational and primary health care: A nation-wide survey among general practitioners, occupational physicians and hygienists in the Netherlands”, Int J Hyg Environ Health, t. 220, nr 2, s. 395–400, 2017, doi: 10.1016/j.ijheh.2016.11.013.
[11] „Główny Urząd Statystyczny / Obszary tematyczne / Zdrowie / Zdrowie / Zdrowie i ochrona zdrowia w 2023 roku”. Dostęp: 22 grudzień 2024. [Online].
[12] G. Urząd Statystyczny, „Zasoby kadrowe w wybranych zawodach medycznych na podstawie źródeł administracyjnych w latach 2019–2020”, 2019, Dostęp: 22 grudzień 2024. [Online].
[13] „INTERNATIONAL COMMISSION ON NON-IONIZING RADIATION PROTECTION ICNIRP GUIDELINES FOR LIMITING EXPOSURE TO ELECTROMAGNETIC FIELDS (100 KHZ TO 300 GHZ)”, 2020, doi: 10.1097/HP.0000000000001210.
[14] „Rozporządzenie Ministra Edukacji i Nauki z dnia 29 września 2023 r. zmieniające rozporządzenie w sprawie standardów kształcenia przygotowującego do wykonywania zawodu lekarza, lekarza dentysty, farmaceuty, pielęgniarki, położnej, diagnosty laboratoryjnego, fizjoterapeuty i ratownika medycznego”. Dostęp: 26 grudzień 2024. [Online].
Projekt finansowany ze środków Ministerstwa Cyfryzacji. Publikacja wyraża jedynie poglądy autora/ów i nie może być utożsamiana z oficjalnym stanowiskiem Ministerstwa Cyfryzacji.
Materiały
Nadwrażliwość elektromagnetyczna w Polsce z perspektywy lekarzy, dr hab. Grzegorz Tatoń, prof. UJ Zakład Biofizyki, Katedra Fizjologii, Wydział Lekarski, Collegium Medicum Uniwersytetu JagiellońskiegoG_Tatoń_2024_Doświadczenia_lekarzy.pdf 0.67MB