Zachorowania na wybrane choroby w statystykach małopolskiej Inspekcji Sanitarnej za I i II kwartał 2025

Krztusiec (znany też jako „koklusz” i „100-dniowy kaszel”) – ostra choroba zakaźna układu oddechowego
Czynnik etiologiczny: bakterie Bordetella pertussis
Źródło zakażenia: chory człowiek
Drogi szerzenia: droga powietrzno-kropelkowa
Okres wylęgania: od 6 do 20 dni, średnio 7 dni
Objawy:
- faza nieżytowa – nieżyt nosa, stan podgorączkowy, ból i zapalenie gardła, łagodny kaszel nasilający się w nocy – czas trwania ok. 1-2 tygodni,
- faza napadowego kaszlu – w zależności od wieku i stanu uodpornienia mogą występować napady duszności, łzawienie oczu, zaczerwienienie twarzy, sinica, bezdech (niemowlęta), napady kaszlu stopniowo zwiększające swoją częstotliwość i nasilenie (starsze dzieci), a także nasilający się nocą przewlekły, suchy kaszel (dorośli) – czas trwania 2-4 tygodnie,
- faza zdrowienia – stopniowo zmniejszająca się częstotliwość oraz intensywność napadów kaszlu – kaszel może utrzymywać się przez nawet 3-4 miesiące.
Okres zaraźliwości: chory jest najbardziej zaraźliwy w fazie nieżytowej choroby i przez 2-3 tygodnie od początku okresu kaszlu napadowego; u chorych leczonych antybiotykami – makrolidami, zaraźliwość trwa do 5 dni od rozpoczęcia leczenia
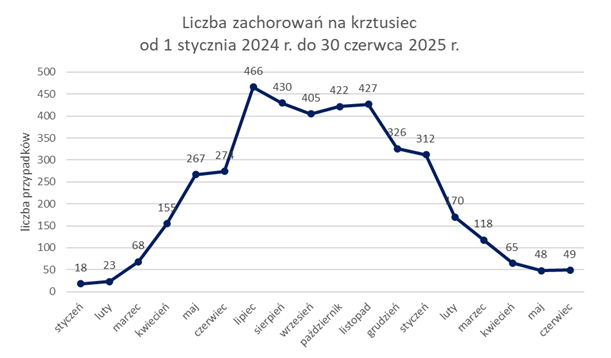
W 2024 r. w województwie małopolskim odnotowano epidemiczny wzrost rejestrowanych rozpoznań krztuśca, ze szczytem zachorowań pomiędzy lipcem (466 chorych) a listopadem (427 chorych). Od grudnia 2024 r. liczba ta zaczęła systematycznie spadać. W okresie od 1 stycznia do 30 czerwca 2025 r. odnotowano 762 zachorowania, z czego w samym czerwcu stwierdzono jedynie 49 przypadków. W tym samym okresie 2024 r. w Małopolsce zarejestrowano 805 osób chorych na krztusiec.
W całym 2024 r. odnotowano na terenie naszego województwa 3 281 przypadków krztuśca, co stanowiło ponad 46-krotny wzrost w stosunku do 2023 r., kiedy do Inspekcji Sanitarnej na terenie Małopolski zgłoszono 70 przypadków. Jak podaje ECDC (European Centre for Disease Prevention and Control), zapadalność na krztusiec zwiększa się cyklicznie co 3-5 lat, natomiast zwiększenie liczby zachorowań w 2024 r. związane było także ze zmniejszoną zapadalnością na krztusiec w okresie pandemii COVID-19 i zmniejszeniem stanu zaszczepienia przeciw krztuścowi w niektórych grupach populacji.
Mpox - (monkeypox) - (dawna nazwa: ospa małpia)
Czynnik etiologiczny: wirus MPXV z rodziny Poxviridae
Źródło zakażenia: chory człowiek
Drogi szerzenia:
- kontakt seksualny wśród osób mających wielu partnerów seksualnych, w szczególności w grupie mężczyzn mających kontakty seksualne z mężczyznami,
- kontakt z owrzodzeniami i zamianami skórnymi chorego,
- kontakt z przedmiotami, takimi jak odzież, pościel, ręczniki, które zostały skażone wydzieliną z ran chorego
Okres wylęgania: od 5 do 21 dni
Objawy: gorączka, bóle pleców, mięśni i głowy, osłabienie, dreszcze, powiększenie węzłów chłonnych (uogólnione lub miejscowe), wysypka, początkowo pojawiająca się na twarzy lub w okolicy odbytu i genitaliów, a następnie wykwity rozprzestrzeniają się na pozostałe części ciała. Zmiany skórne początkowo mają postać plam, a następnie przechodzą w grudki, pęcherzyki, krosty i strupy
W okresie od 1 stycznia do 30 czerwca 2025 r. w woj. małopolskim odnotowano 16 zachorowań na Mpox, co stanowiło znaczący wzrost liczby osób chorych w odniesieniu do analogicznego okresu w 2024 r., w którym odnotowano – 2 zachorowania. Dla porównania, w Polsce w okresie od 1 stycznia do 30 czerwca 2025 r. zgłoszono 21 przypadków Mpox (analogiczny okres 2024 r. – 6 zachorowań).
Zakażenie RSV (respiratory syncytial virus), czyli syncytialny wirus oddechowy – ostra infekcja dróg oddechowych
Czynnik etiologiczny: wirus oddechowy
Źródło zakażenia: chory człowiek
Drogi szerzenia: kropelkowa
Okres wylęgania: od 2 do 8 dni, średnio 4-6 dni
Objawy: nieżyt nosa, kaszel, stan zapalny gardła, gorączka, gorszy apetyt
Zakaźność RSV jest duża, zakażony może zakazić średnio 3 osoby z otoczenia
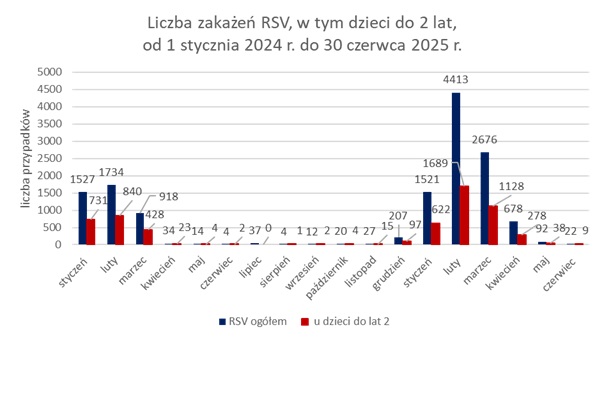
W Małopolsce w okresie od 1 stycznia do 30 czerwca 2025 r. odnotowano ogółem 9 402 przypadki zachorowań na RSV, co stanowiło ponad dwukrotny wzrost w odniesieniu do analogicznego okresu 2024 r., w którym zgłoszono łącznie 4 230 przypadków. Zakażenia RSV mają charakter sezonowy, a szczyt zachorowań występuje najczęściej w styczniu i w lutym. Najwięcej osób z rozpoznanym zakażeniem RSV zgłoszono do Państwowej Inspekcji Sanitarnej w lutym 2025 r., w którym odnotowano 4 413 zakażeń. Zachorowało więc ponad dwa razy więcej osób niż w lutym 2024 r. (1 734 przypadki).
Zakażenia RSV występujące pod postacią zapalenia oskrzelików są szczególnie groźne dla niemowląt i dzieci do 2 roku życia. W woj. małopolskim w okresie od 1 stycznia do 30 czerwca 2025 r. spośród ogólnej (9 402) liczby zakażeń RSV zgłoszonych do Inspekcji Sanitarnej, 3 764 (40%) zachorowań na RSV odnotowano wśród dzieci do lat 2. Stanowiło to wzrost o 1 736 przypadków (85,6%) zachorowań na RSV w tej grupie wiekowej w odniesieniu do analogicznego okresu w 2024 r., w którym zgłoszonych zostało 2 028 przypadków.
Grypa – ostra wirusowa infekcja dróg oddechowych, mogąca prowadzić do niebezpiecznych powikłań zdrowotnych
Czynnik etiologiczny: wirus grypy typu A, B lub C. Epidemiczne zachorowania u ludzi wywołują typy A i B.
Droga szerzenia: kropelkowa, kontakt ze skażoną powierzchnią.
Okres wylęgania: 1 – 4 dni (średnio 2 dni).
Okres zakaźności: u dorosłych 1 dzień przed i do 5 dni po wystąpieniu objawów (nawet do 10 dni), u małych dzieci kilka dni przed i ≥10 dni po wystąpieniu objawów. Chorzy z ciężkim upośledzeniem odporności mogą wydalać wirusy grypy nawet przez kilka miesięcy.
Z uwagi na sezonowość występowania zachorowań na grypę i choroby grypopodobne, sezon grypowy w Polsce przyjęty został przez Narodowy Instytut Zdrowia Publicznego Państwowy Zakład Higieny – Państwowy Instytut Badawczy jako okres od 1 września do 31 sierpnia następnego roku.
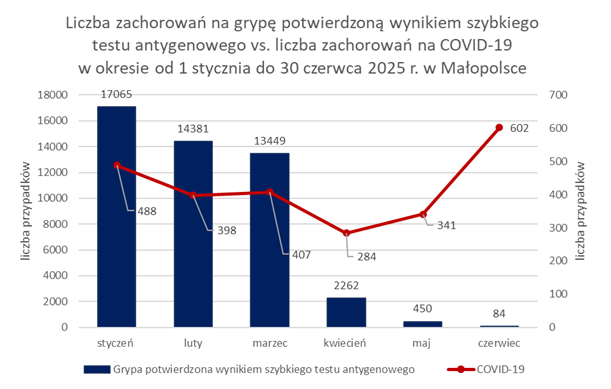
Jedną z najczęściej wykorzystywanych metod potwierdzania zachorowania na grypę, już na poziomie lekarza Podstawowej Opieki Zdrowotnej (POZ), są obecnie testy antygenowe tzw. testy combo „3 w 1” wykrywające zakażenie grypą (typu A bądź B), koronawirusem lub wirusem RSV, które stały się świadczeniami gwarantowanymi w POZ od dnia 5 stycznia 2023 r. Dodatnie wyniki powyższych testów raportowane są przez lekarzy do Państwowej Inspekcji Sanitarnej i w poniższym opracowaniu nazywane są „grypą potwierdzoną wynikiem szybkiego testu antygenowego”. Dodatkowo, do Inspekcji Sanitarnej zgłaszane są przez lekarzy również rozpoznania grypy, zgodnie z definicją grypy przyjętą na potrzeby nadzoru epidemiologicznego w krajach UE, zawierającą rozpoznanie kliniczne i/lub laboratoryjne (inne niż szybki test antygenowy). Te rozpoznania grypy określono jako „grypa wg. definicji”.
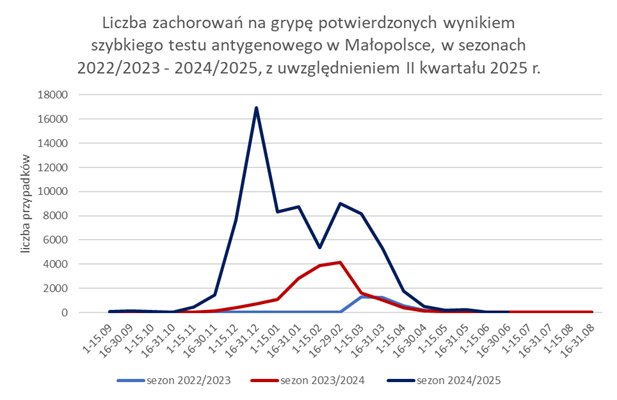
Zachorowanie na grypę, podobnie jak zakażenia RSV mają charakter sezonowy, ze szczytem zachorowań od grudnia do lutego. W obecnym sezonie grypowym (2024-2025) szczyt zachorowań na grypę (potwierdzoną wynikiem szybkiego testu antygenowego) przypadł na okres od 16 do 31 grudnia 2024 r. – 16 924 zachorowania, w odróżnieniu od poprzedniego sezonu, w którym najwięcej zachorowań odnotowano w okresie od 16 do 29 lutego 2024 r. (4 168 zachorowań).
Liczba zgłaszanych przez lekarzy do Państwowej Inspekcji Sanitarnej w Małopolsce zachorowań na grypę potwierdzoną wynikiem szybkiego testu antygenowego znacznie maleje w II kwartale 2025 r., co może wskazywać na to, że sezon grypowy się kończy. Wraz z kończącym się sezonem grypowym systematycznie maleje również liczba odnotowanych zachorowań na COVID-19.
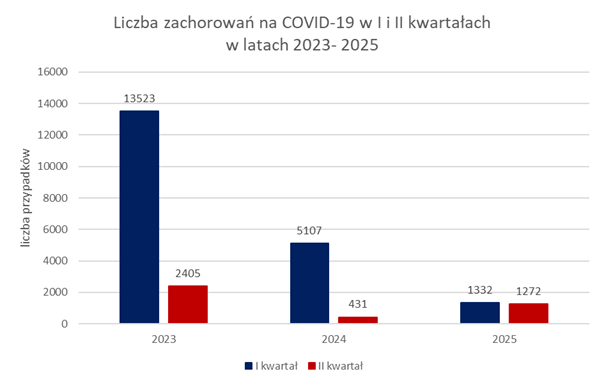
Najwięcej zachorowań w okresie od 1 stycznia do 30 czerwca 2025 r. potwierdzonych wynikiem szybkiego testu antygenowego zarówno w przypadku grypy (17 065 przypadków), jak i w przypadku COVID-19 (488 przypadków) odnotowano w miesiącu styczniu.
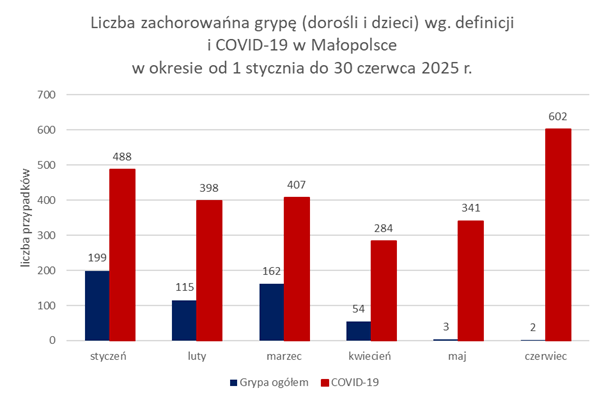
W analizowanym okresie 2025 r. największą liczbę zachorowań i podejrzeń zachorowań na grypę, zgodną z definicją grypy przyjętą na potrzeby nadzoru epidemiologicznego w krajach UE zawierającą rozpoznanie kliniczne i/lub laboratoryjnie, odnotowano w styczniu 2025 r. – 199 przypadków, w przypadku zachorowań na COVID-19 był to miesiąc czerwiec (602).
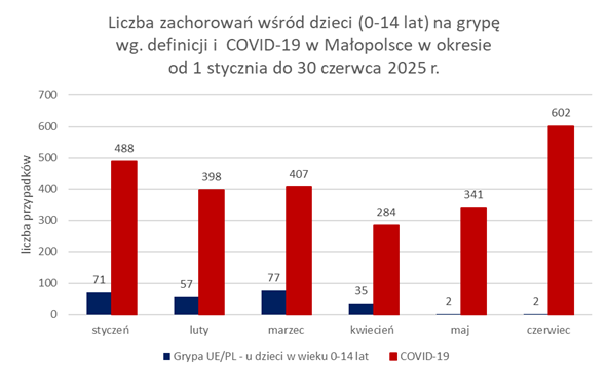
Analizując zachorowania w grupie wiekowej 0-14 lat w okresie od 1 stycznia do 30 czerwca 2025 r. na grypę wg. definicji wskazać należy, iż najwięcej zachorowań (77) odnotowano w marcu, a w przypadku COVID-19 w czerwcu 2025 r. (602).
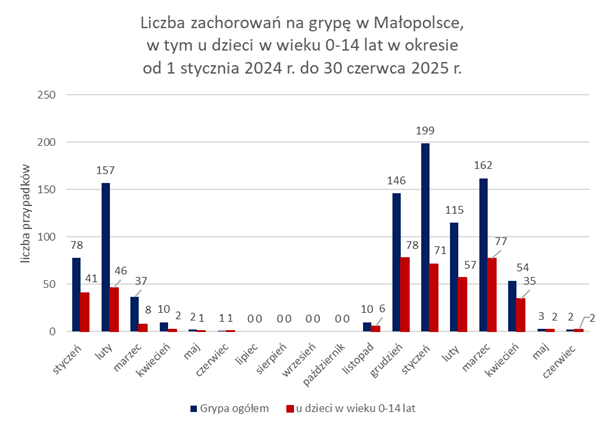
W woj. małopolskim w okresie od 1 stycznia do 30 czerwca 2025 r. spośród ogólnej liczby zachorowań na grypę zgodnej z definicją (535) zgłoszonych do Inspekcji Sanitarnej, 244 (45,5%) zachorowań odnotowano wśród dzieci do lat 14. Stanowiło to prawie 2,5-krotny wzrost zachorowań na grypę w odniesieniu do analogicznego okresu w 2024 r., w którym w tej grupie wiekowej zgłoszonych zostało 99 przypadków.
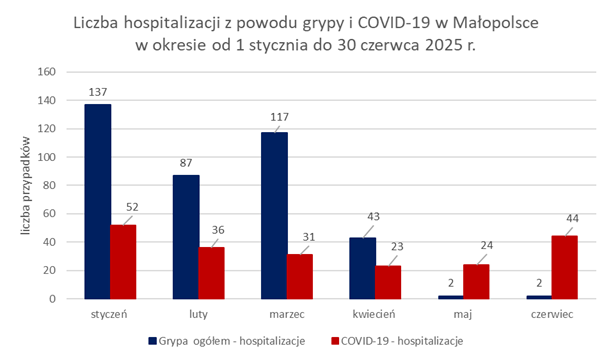
Najwięcej hospitalizacji z powodu grypy wg. definicji w Małopolsce w 2025 r. odnotowano w styczniu – 137, następnie w marcu – 117. W maju i czerwcu tylko po 2 osoby wymagały hospitalizacji z powodu stwierdzonej grypy. Liczba hospitalizacji z powodu zachorowań na COVID-19 w okresie od 1 stycznia do 30 kwietnia 2025 r. systematycznie spadała. W maju i czerwcu odnotowano ponowny wzrost liczby osób wymagających pobytu w szpitalu z powodu ww. jednostki chorobowej.
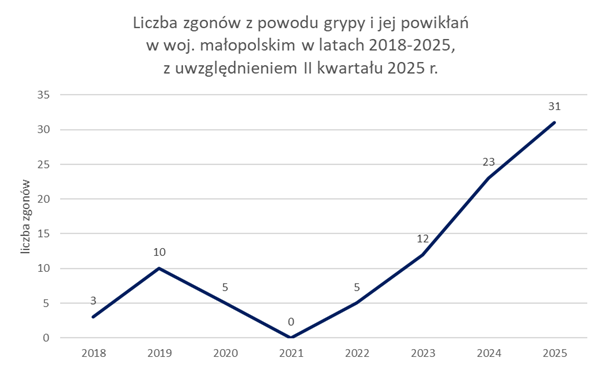
Od 2021 r. zaobserwowano w Małopolsce wzrost liczby zgonów z powodu grypy i powikłań związanych z zachorowaniami na grypę. W 2023 r. odnotowano łącznie 12 zgonów, był to dwukrotny wzrost w porównaniu z 2022 r., kiedy to zarejestrowano 5 zgonów. W 2024 r. natomiast, w stosunku do 2023 r., odnotowano kolejny wzrost liczby zgonów z powodu grypy i powikłań związanych z zachorowaniami na grypę – łącznie 23 zgony. W okresie od 1 stycznia do 30 czerwca 2025 r. odnotowano już w Małopolsce 31 zgonów z powodu grypy.
Choroba koronawirusowa (COVID-19) - choroba zakaźna układu oddechowego
Czynnik etiologiczny: wirus SARS-CoV-2 z rodziny koronawirusów (Coronaviridae)
Źródło zakażenia: chory człowiek
Drogi szerzenia: droga kropelkowa, kontakt ze skażonymi przedmiotami lub powierzchniami (niskie ryzyko)
Okres wylęgania: od 2 do 14 dni, średnio 6 dni
Objawy:
- przebieg bezobjawowy,
- najczęstsze – gorączka, kaszel, zmęczenie, utrata smaku lub węchu,
- mniej powszechne – ból gardła, ból głowy, ból mięśni, biegunka,
- poważne – niewydolność oddechowa powodująca trudności w oddychaniu, duszność, ból w klatce piersiowej
Okres zaraźliwości: jest największy tuż przed wystąpieniem objawów i w pierwszych dniach objawów – możliwe jest zakażenie do 3 dni przed wystąpieniem objawów, zakaźność jest największa tuż przed ujawnieniem się objawów i maleje po 7 dniach od ich wystąpienia. Czas trwania zakaźności nie został jednoznacznie określony, ale chorzy z ciężkim przebiegiem zakażenia i w stanie immunosupresji mogą wydalać wirusa zdolnego do zakażenia dłużej. Możliwe jest także zakażenie od pacjenta z bezobjawowym przebiegiem zakażenia.
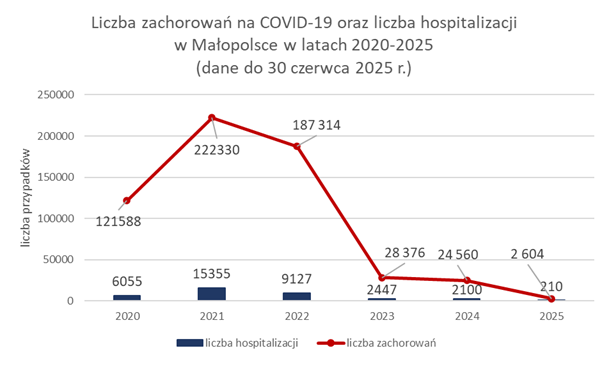
Począwszy od 2023 r. w woj. małopolskim obserwuje się znaczący spadek zachorowań na COVID-19. W 2024 r. odnotowano na terenie województwa małopolskiego łącznie 24 560 przypadków zachorowań na COVID-19, co świadczyło o niewielkim spadku zachorowań w stosunku do 2023 r. (280 376 przypadków) i istotnym, niemal 8-krotnym spadku w stosunku do 2022 r., kiedy zaraportowano 187 314 przypadków. W pierwszej połowie roku bieżącego, łącznie zaraportowano 2 604 przypadki zachorowań na COVID-19. Wraz ze spadkiem liczby zachorowań na COVID-19, sukcesywnie spada liczba również liczba hospitalizacji.
Borelioza z Lyme – wieloukładowa choroba odzwierzęca
Czynnik etiologiczny: spiralna bakteria Borrelia burgdoferi
Źródło zakażenia: zakażony kleszcz
Droga szerzenia: wektorowa - na skutek ukłucia kleszcza, który pobierając krew zakażonego zwierzęcia (drobne gryzonie, zwierzęta dzikie i ptaki) ulega zakażeniu, a następnie żerując, przekazuje krętki swojemu żywicielowi – np. człowiekowi.
Okres wylęgania: od 7 do 10 dni od ukłucia
Objawy:
- faza pierwsza zakażenia – rumień wędrujący, czyli powiększające się i przemieszczające zaczerwienienie z przejaśnieniem w środku występujące na skórze, zmęczenie, ból mięśni, gorączka, ból głowy, zapalenie stawów, sztywność karku,
- faza druga zakażenia – objawy zależnie od postaci boreliozy, np. zaburzenie rytmu serca (borelioza układu krążenia), zapalenia stawów (postać stawowa), limfocytarne zapalenie opon mózgowo-rdzeniowych, zapalenie nerwów czaszkowych z porażeniem nerwu twarzowego (neuroborelioza).
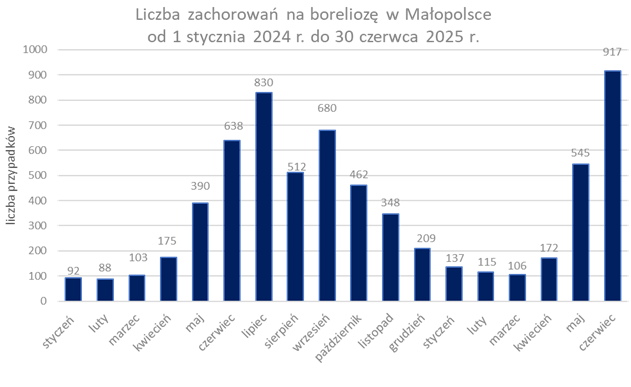
W Małopolsce w okresie od 1 stycznia do 30 czerwca 2025 r. odnotowano ogółem 1 992 przypadki zachorowań na boreliozę, co stanowiło 34% wzrost w odniesieniu do analogicznego okresu 2024 r., w którym łącznie zgłoszono 1 486 przypadków.
Zachorowania na boreliozę mają charakter sezonowy, a szczyt zachorowań występuje najczęściej w okresie kwiecień – listopad. Głównie jest to związane ze zwiększoną aktywnością kleszczy w tym sezonie. Najwięcej zachorowań na boreliozę w 2025 r. zgłoszono do Państwowej Inspekcji Sanitarnej w czerwcu, w którym odnotowano 917 zachorowań. Stanowiło to wzrost o ponad 40% w odniesieniu do czerwca 2024 r., w którym zgłoszono 638 zachorowań. Natomiast w okresie od kwietnia do czerwca 2025 r. odnotowano 1 634 zachorowania na boreliozę, co stanowiło 36% wzrost w porównaniu do analogicznego okresu w 2024 r., w którym zgłoszonych zostało 1 203 zachorowania.
Kleszczowe zapalenie mózgu (KZM) – neuroinfekcja
Czynnik etiologiczny: wirus TBEV (tick-borne encephalitis virus) z rodziny Flaviviridae
Źródło zakażenia: zakażony kleszcz, niepasteryzowane mleko lub produkty mleczne pochodzące od zwierząt w czasie wiremii, krew i narządy od osób w fazie wiremii
Drogi szerzenia:
- poprzez wektory (kleszcze Ixodes ricinus),
- droga pokarmowa (niepasteryzowane produkty mleczne od zakażonych zwierząt, w szczególności kóz i owiec),
- poprzez przetoczenie preparatów krwiopochodnych, przeszczepienie narządu od osób w fazie wiremii.
Wirus kleszczowego zapalenia mózgu nie przenosi się z człowieka na człowieka.
Okres wylęgania: 8-17 dni po ukłuciu przez kleszcza; 3-4 dni po zakażeniu drogą pokarmową.
Objawy:
- faza pierwsza (wiremii): objawy grypopodobne (gorączka, osłabienie, ból mięśni, stawów) – czas trwania ok. 1–8 dni. U 13–26% chorych dochodzi do wyzdrowienia.
U pozostałych osób po okresie pozornej poprawy (czas trwania średnio 8-11 dni) występuje: - druga faza (neurologiczna) – objawy związane z zapaleniem opon mózgowych i mózgu, (gorączka, narastające bóle głowy, sztywność karku, zaburzenia świadomości, porażenia nerwów czaszkowych, zaburzenia koordynacji, porażenia kończyn górnych i dolnych, może wystąpić porażenie mięśni oddechowych).
Szczepienia: przeciw kleszczowemu zapaleniu mózgu dostępne są inaktywowane szczepionki (Enceptur Adults, Enceptur K, FSME-Immun, FSME-Immun Junior). Możliwe jest szczepienie według schematu klasycznego, który zalecany jest w przypadku stałego ryzyka zakażenia (konieczne przyjęcie 3 dawek szczepionki oraz dawek przypominających co 3-5 lat w zależności od wieku) lub schematu przyspieszonego, jeśli zaistnieje konieczność uzyskania szybkiego uodpornienia. Uodpornienie możliwe jest najwcześniej po 14 dniach od przyjęcia drugiej dawki.
Zgodnie z aktualnymi zaleceniami nie stosuje się szczepienia przeciwko KZM jako postępowania poekspozycyjnego oraz terapeutycznego. Nie zaleca się szczepienia kobiet ciężarnych, z wyjątkiem uzasadnionych okoliczności.
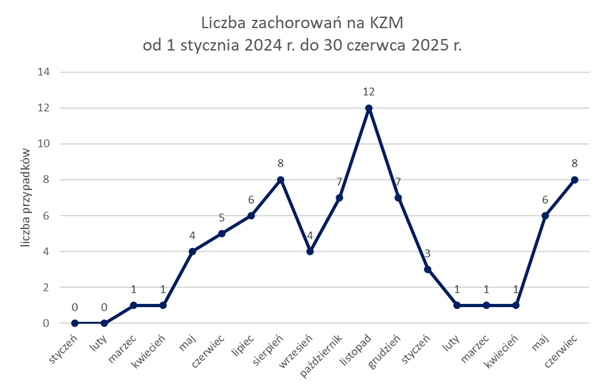
W ostatnich latach obserwuje się w Małopolsce tendencję wzrostową w liczbie rejestrowanych kleszczowych zapaleń mózgu. Dla porównania, w 2022 r. rozpoznano 43 przypadki KZM, a w 2024 r. zachorowało na tę jednostkę chorobową 56 osób. W okresie od 1 stycznia do 30 czerwca 2025 r. w woj. małopolskim odnotowano 20 zachorowań na KZM, co stanowiło znaczący wzrost liczby osób chorych w odniesieniu do analogicznego okresu w 2024 r., w którym odnotowano 11 zachorowań.